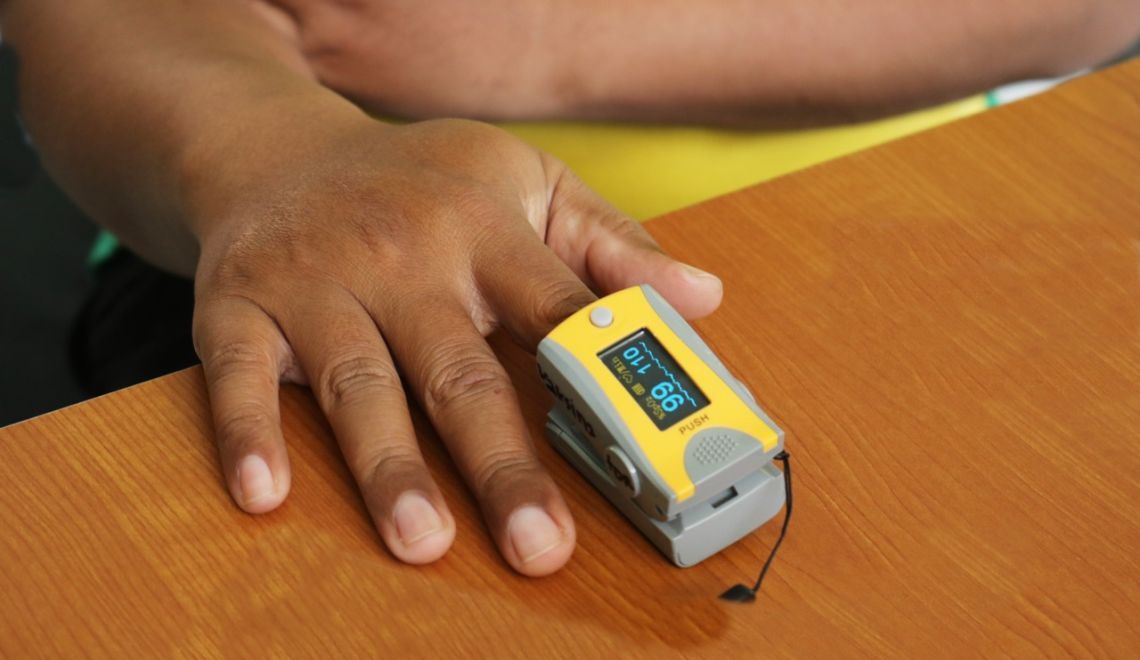
L'intérêt d'un Oxymètre ou saturomètre de pouls dans le contexte du COVID-19
Publié le 28/09/2023
Utilisation d'un oxymètre dans le contexte de la pandémie COVID 19
Les formes sévères de Covid-19 affectent principalement les poumons. La COVID-19 a la capacité de causer une faible saturation en oxygène. Ls cas de COVID sévères peuvent provoquer des pneumonies qui mènent à un syndrome de détresse respiratoire aiguë. Les symptômes peuvent être subtils au départ, ce qui explique pourquoi les professionnels de la santé utilisent souvent un oxymètre pour surveiller la saturation en oxygène. Il est crucial de contacter les services d'urgence si vous éprouvez une difficulté à respirer ou un essoufflement.
La mesure de la saturation en oxygène par prévention est donc essentiel pour détecter une insuffisance respiratoire qu'il faudra rapidement prendre en charge. Un oxymètre ou saturomètre de pouls est utilisé pour mesurer la saturation en oxygène et peut aider à identifier les patients gravement malades qui devraient être hospitalisés et recevoir une oxygénothérapie.
Quand faut-il mesurer la saturation en oxygène de votre patient?
Pour savoir si vous devez mesurer la saturation en oxygène (O2) du sang, vous devez vous poser ces questions:
1. Votre patient a-t-il de la fièvre?
2. Votre patient tousse-t-il ou a-t-il des difficultés à respirer?
3. Votre patient a-t-il une fréquence respiratoire élevée?
4. Votre patient présente-il des signes d'urgence tels qu'une respiration obstruée ou absente, une détresse respiratoire grave, une cyanose centrale, un choc, des convulsions ou des vomissements incontrôlables?
Toute notion de fièvre pendant la COVID est une forte indication pour mesurer la saturation en oxygène.
Toux ou difficultés à respirer est aussi une indication pour mesurer la saturation en oxygène. Enfin il faut surveiller également l'augmentation de la fréquence respiratoire.
Les fréquences respiratoires anormales en fonction des âges
Passons un peu de temps ici en nous rappelant les fréquences respiratoires anormalement élevées dans différentes tranches d'âge:
• Chez les adultes et les enfants de plus de 16 ans, une fréquence respiratoire de 22 respirations par minute ou plus est anormale.
• Chez les enfants de 5 à 15 ans, une fréquence respiratoire de 30 respirations par minute ou plus est anormale.
• Chez les enfants de 1 à 5 ans, une fréquence respiratoire de 40 respirations par minute ou plus est anormale.
• Chez les nourrissons de deux à onze mois, une fréquence respiratoire de 50 respirations par minute ou plus est anormale.
• Chez les nouveau-nés et jusqu'à l'âge de deux mois, une fréquence respiratoire de 60 respirations par minute ou plus est anormale.
Tout patient qui a une fréquence respiratoire élevée anormale doit avoir une mesure de la saturation en oxygène à l'oxymètre de pouls.
Comment mesurer la saturation en oxygène ?
Lorsque vous utilisez un oxymètre de pouls pour mesurer la saturation en oxygène, n'oubliez pas d'utiliser le capteur adapté à votre patient. Les jeunes enfants, en particulier, ont besoin de capteur de taille appropriée. Il peut être difficile d'obtenir une lecture chez les patients gravement malades. Nous recommandons deux stratégies supplémentaires pour obtenir une lecture précise.
- La première est de réchauffer les doigts du patient. Les extrémités froides peuvent donner une lecture faussement basse. Vous pouvez réchauffer les doigts du patient en les tenant dans votre main ou en utilisant une compresse chaude. Ne faites pas cela si vous suspectez une infection locale au site où vous mesurez la saturation en oxygène
- La deuxième stratégie consiste à utiliser une autre partie du corps si vous ne pouvez pas obtenir une lecture sur le doigt. Vous pouvez essayer le lobe de l'oreille ou l'orteil.
Quelles sont les nomes de saturation en oxygène?
Pour toute personne en bonne santé, la saturation normale en oxygène, mesurée par SpO2, varie entre 95% et 100% en fonction de l'âge. Une saturation inférieure à 95% est considérée comme insuffisante, condition appelée hypoxémie. Cette hypoxémie est synonyme de manque d'oxygénation du sang et est déterminée dès que la SpO2 descend sous 95%. Un niveau de SpO2 inférieur à 90% indique une hypoxémie sévère, équivalent à une insuffisance respiratoire.
En ce qui concerne la saturation artérielle en oxygène (SaO2), elle devrait normalement être de 96% à 98% pour un jeune adulte, et de 95% pour une personne âgée de plus de 70 ans. Si cette valeur tombe en dessous de 90%, la personne est dite en désaturation. On parle également de désaturation lorsqu'il y a une diminution de 4 points de saturation par rapport à la valeur de base, comme cela peut se produire pendant un effort.
Pour les enfants, une SpO2 "normale" est supérieure à 95%. Un niveau de SpO2 inférieur à 94% chez un enfant est considéré comme sévère et peut entraîner une hospitalisation. La mesure de la SpO2 est particulièrement cruciale chez l'enfant. Un enfant ne présente un teint cyanosé (bleuté) que lorsque la SaO2 est inférieure à 75% et les tests de gaz artériels sont rarement effectués chez l'enfant. Par conséquent, l'oxymètre de pouls joue un rôle vital pour détecter une hypoxie naissante.
Les signes d'urgence qui entrainent une oxygénothérapie
Les signes d'urgence sont une indication immédiate pour l'admission et la réanimation dont l'administration d'une oxygénothérapie fait partie. Il faudra réanimer, administrer de l'oxygène et mesurer la saturation en oxygène du patient si l'un des signes suivants est présent :
- détresse respiratoire grave pour inclure respiration obstruée ou absente,
- un balancement de la tête chez les jeunes enfants,
- un battement des ailes du nez généralement chez les jeunes enfants,
- une rétraction trachéale,
- un tirage intercostal,
- un tirage sous-costal
- un balancement thoraco-abdominal.
Fréquence des mesures et oxygénothérapie
Pour les patients qui ont une saturation en oxygène de 94 %, une nouvelle mesure doit être effectuée toutes les 4 à 6 heures.
Pour les patients qui ont une saturation en oxygène entre 90 % et 94 %, ou une saturation en oxygène inférieure à 90 % sans détresse respiratoire, un besoin immédiat en oxygène doit être établi. Si vous décidez d'administrer de l'oxygène, mesurez à nouveau la saturation en oxygène à 15 minutes et à 1 heure après le début de l'oxygénothérapie, puis surveillez toutes les 1 à 2 heures.
La conduite à tenir est à décider en fonction du résultat de la saturation en oxygène à 15 minutes après l'oxygénothérapie.
Si la saturation en oxygène est supérieure à 94 %, vous devez vérifier à nouveau la saturation en oxygène toutes les 2 à 6 heures.
Si la saturation en oxygène est inférieure à 94 %, vous devez réévaluer l'adéquation du débit, du type et de l'interface de l'oxygène et envisager un traitement supplémentaire.
En résumé, la mesure de la saturation en oxygène est le meilleur outil dont vous disposez pour décider quand utiliser et augmenter les précieuses ressources en oxygène pendant l'épidémie de Covid-19. Prenez le temps d'apprendre comment utiliser l'outil correctement. Il peut faire la différence entre la vie et la mort.